Nota: Este documento recoge recomendaciones de máximos que deberán ser adaptadas a las circunstancias y disponibilidad de los equipos (incluidas mascarillas) en cada uno de los centros y comunidades, debiendo ser actualizadas en función del desarrollo de la pandemia en las próximas semanas. No será de aplicación una vez que se levante el estado de alarma.
Durante el estado de Alarma la atención a los potenciales riesgos de salud para la población general ocasionados por la pandemia debe primar sobre la posible progresión de enfermedades como el glaucoma crónico, la retinopatía diabética, la DMAE, enfermedades corneales, inflamatorias y otras alteraciones oftalmológicas prevalentes y menos prevalentes. Debemos asumir una posible progresión de dichas enfermedades por la imposibilidad de un seguimiento adecuado de nuestros pacientes.
Motivo de actualización: Evidencias científicas
- – Los pacientes con COVID-19 suelen presentar síntomas respiratorios, como fiebre, tos y disnea; la conjuntivitis también se ha notificado. Las complicaciones graves incluyen neumonía.
- – El SARS-CoV-2 se transmite por aerosoles o gotitas respiratorias a la conjuntiva1–3, pudiendo ser la conjuntivitis la primera manifestación de la infección sistémica.4
- – Los síntomas pueden aparecer entre 2 y 14 días después de la exposición y el periodo de incubación oscila entre 5-7 días, durante el que cualquier paciente infectado puede estar asintomático y ser contagioso.5–8
- – En un estudio de Journal of Medical Virology de 30 pacientes hospitalizados por COVID-19 en China, uno tuvo conjuntivitis. Sólo éste tenía SARS-CoV-2 en sus secreciones oculares. Por tanto, el SARS-CoV-2 puede infectar la conjuntiva y causar conjuntivitis, y las partículas del virus están presentes en las secreciones oculares.
- – En un estudio más amplio publicado en el New England Journal of Medicine, los investigadores documentaron “congestión conjuntival” en 9 de 1.099 pacientes (0,8%) con COVID-19 confirmado en laboratorio de 30 hospitales de China.1-5
- – Debido a su alta capacidad de transmisión es necesario guardar una distancia de seguridad ³1 metro para reducir el riesgo de contagio.9
- – Dado que la exploración oftalmológica se realiza a 30 cm en lámpara de hendidura, todas las exploraciones oftalmológicas deben ser consideradas de riesgo y manejadas de acuerdo a las medidas estándares en esos casos.3,4,8,10,11
Con todas estas evidencias los oftalmólogos, enfermeras y auxiliares de oftalmología, y ópticos-optometristas son extremadamente vulnerables durante las exploraciones oftalmológicas, siendo la oftalmología una de las especialidades médicas más afectadas en la crisis actual. Por otra parte, debido a la realización de consultas de alto rendimiento, los pacientes con frecuencia pasan más de hora y media en nuestras consultas. Finalmente, la edad media de nuestros pacientes es muy elevada, siendo esta población la que mayor mortalidad y morbilidad presenta.
Pacientes en riesgo: Acciones propuestas
La enfermedad COVID-19 es por tanto transmisible por las secreciones conjuntivales, y aunque infrecuente, esta manifestación puede presentarse en casi el 1% de los pacientes con la enfermedad. Esto aumenta la probabilidad de que los oftalmólogos sean los primeros proveedores en evaluar pacientes posiblemente infectados con COVID-19. Debido al estrecho contacto con el paciente a través de la lámpara de hendidura, oftalmoscopios y restantes equipos, que requieren una proximidad al paciente de < 1 metro, se tomarán las siguientes medidas:
- Todos los pacientes que acudan a la consulta deben ser convenientemente evaluados mediante un triaje antes de acceder a la sala de espera en busca de las siguientes condiciones para identificar la posible exposición al SARS-CoV-2.
- ¿Su paciente tiene fiebre, MEG, síntomas respiratorios (tos seca, disnea), ageusia, anosmia, diarrea o cefalea?
- ¿Su paciente presenta síntomas de conjuntivitis como ojo rojo, secreción, escozor, picor ocular, fotofobia de forma aguda?
- ¿Su paciente convive, ha convivido o ha tenido contacto con algún familiar o personas con las que se relacione estrechamente que hayan sido diagnosticadas, o estén en cuarentena por el COVID-19 en los últimos 14 días?
- Solo se evaluarán pacientes con patología ocular urgente en ausencia de síntomas de infección por coronavirus
- Sala de espera con acompañante único y distancia de 1.5 metro entre individuos. Evitar acúmulo de pacientes en la sala de espera o procedimientos.
- Exploración oftalmológica (ver recomendaciones: generales, A1 y A2)
- Desinfección de todas las superficies de unidades, lentes y equipos (ver apéndice 1)
Recomendaciones generales de contención en la atención oftalmológica
- Toda la actividad NO URGENTE debe ser demorada.5 Siempre que sea posible, se favorecerá la consulta no presencial telemática (teléfono, etc.), y se reprogramarán mediante llamadas realizadas a los pacientes cuando sea posible hacerlo de forma segura tras la primera fase de la crisis.3–5 Solo se mantendrán:
- a) Consultas urgentes y revisiones de las urgentes
- b) Primeras y segundas intervenciones quirúrgicas urgentes
- c) Consultas de inyecciones intravítreas urgentes o no demorables, revisando los perfiles de las agendas y con contacto telefónico para valorar individualmente cada caso (p.ej. ojos únicos, DMAE en régimen Treat & Extend en intervalos 4 semanas, pacientes en dosis de carga, etc.)
- d) Pacientes con glaucoma: En los casos con tendencia a progresión constatada o con daño más severo, un incremento del tratamiento antiglaucomatoso durante este periodo podría ser éticamente razonable hasta que pueda realizarse un examen oftalmológico adecuado. La prescripción electrónica a distancia es una herramienta fundamental para cualquier cambio de tratamiento. La anamnesis telefónica nos permitiría detectar posibles intolerancias al tratamiento y realizar el cambio terapéutico más oportuno.
- Colocar posters informativos en la sala de espera con las medidas higiénicas recomendadas por Salud Laboral o el Ministerio; y recordatorios de que si presentan síntomas respiratorios o fiebre no se queden en la sala de espera. Aprovechar los paneles televisivos para pasar esta información.
- Extremar la limpieza en todas la consulta y salas de espera (incluyendo pomos y manecillas de las puertas, área administrativa, mostradores, teléfonos…).
- Los pacientes entrarán en la consulta preferentemente SOLOS. En circunstancias excepcionales serán acompañados máximo por una persona.
- Colocar mascarillas quirúrgicas a TODOS los pacientes y dispensadores de geles de hidroalcohol en la sala de espera.
- Lavado de manos de paciente y familiar con geles hidroalcohólicos a la entrada y salida de la consulta.
- Utilización de mascarilla (N-95, FFP2, FFP3), guantes y gafas protectoras durante la exploración.
- Lavado de manos con agua y jabón o solución hidroalcohólica antes y después de cada paciente.
- Limpiar con las soluciones antisépticas habitualmente utilizadas para desinfección, mentoneras y apoyafrentes de lámpara hendidura y restantes equipos de exploración, así como palancas de mando y pulsadores, antes y después de cada paciente.
- Atención a los pacientes: SOLO SE ATENDERAN CASOS URGENTES.5 Se clasificarán en dos grupos según se trate de pacientes no confirmados (asintomáticos/sintomáticos) o confirmados con test positivo para SARS-CoV-2.
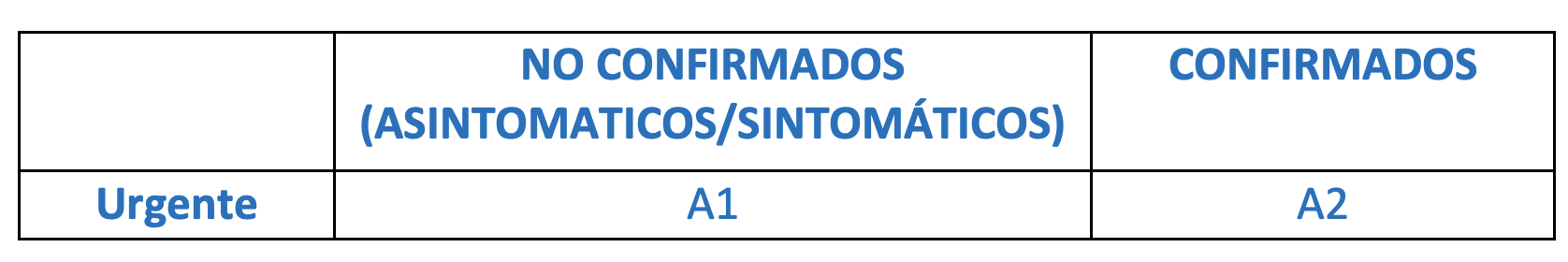
A1. Pacientes NO CONFIRMADOS (ASINTOMÁTICOS y SINTOMÁTICOS)
Considerar TODOS los casos como potencialmente contagiosos y aplicar todas las acciones propuestas y recomendaciones generales indicadas más arriba. Además, se tendrán en cuenta las siguientes consideraciones:
- Utilizar pantallas plásticas protectoras o de metacrilato en las lámparas de hendidura. Dada la persistencia del virus en plásticos, debería ser limpiada con algún desinfectante, como alcohol, por ambas caras tras cada uso.
- Se limitarán las exploraciones al mínimo de lo posible.
- Instrucción expresa de hablar lo mínimo posible (tanto paciente como oftalmólogo) durante el procedimiento, especialmente en la lámpara de hendidura. Guardar en lo posible la distancia de seguridad.
- Instrucción expresa para el paciente de tocar lo mínimo posible el material de consulta (lámpara de hendidura, etc.)
- No utilizar oclusores ni estenopeicos para la toma de AV.
- Tonometría: No se realizarán neumotonometrías. Se recomienda el uso de dispositivos que permitan el uso de terminales o protectores desechables (Tonopen, i-Care, Goldmann). Si no se dispone de terminales desechables utilizar los métodos de desinfección recomendados para cada dispositivo. No deben emplearse tonómetros de tipo Perkins dada la extremada cercanía a los pacientes que dicha técnica conlleva, salvo los casos indicados en punto 12 de las recomendaciones generales.
- Evitar procedimientos diagnósticos que requieran contacto con la córnea. En los casos completamente imprescindibles se desinfectarán siguiendo las instrucciones de los Servicios de medicina preventiva.
- Las gotas se instilarán con guantes. Se utilizarán preferentemente colirios monodosis. Los colirios multidosis se desecharán por cada paciente.
- Se limitarán las cirugías con anestesia general a las estrictamente necesarias4-11 urgentes y preferentes: desprendimiento de retina, VPP en endoftalmitis, glaucoma urgente, perforaciones oculares, etc.
- Evitar exploraciones de vías lagrimales salvo que sea estrictamente necesario
A2. Pacientes CONFIRMADOS con test SARS-CoV-2 positivo
- No deben ser atendidos por el oftalmólogo hasta que sean evaluados en el Servicio de Urgencias según protocolo de cada centro.
- a) Centros periféricos: Estos pacientes deberán ser remitidos a hospitales públicos de referencia y atendidos en las áreas específicas destinadas a tal fin y con todas las protecciones EPI utilizadas por personal adiestrado en el uso de tales medidas.
- b) Centros hospitalarios de referencia: Se habilitarán las consultas específicas para su atención3 en la que se utilizarán las medidas específicas con los equipos de protección individual completos (mascarillas FFP3, guantes, calzas, gorros, bata impermeable y gafas) según Servicio de Medicina Preventiva de cada centro.
- Los colirios multidosis utilizados durante su atención serán desechados.
- Se debe tener especial cuidado en caso de conjuntivitis, evitando contacto con la mucosa conjuntival y secreciones.
- Recomendación de suspender TODA la actividad quirúrgica ordinaria. Únicamente se intervendrá patología urgente no prorrogable: cirugías de desprendimiento de retina, oncológicos y emergencias (heridas perforantes, cuerpos extraños intraoculares).3,4,11
- Las interconsultas de pacientes hospitalizados se limitarán SOLO a las consultas urgentes. Se contactará telefónicamente con el servicio solicitante para determinar tal condición. Para aquellos no urgentes, se les dará cita para mínimo 14 días después del alta. Y si es necesaria su atención, se realizará en la medida de lo posible en la habitación del paciente con lámpara de hendidura portátil, tonómetros portátiles tipo Perkins, i-Care o Tonopen®, y oftalmoscopio binocular indirecto. Por la proximidad excesiva que se requiere con la tonometría de aplanación tipo Perkins, solo debería emplearse en circunstancias excepcionales que requieran inexorablemente el control de PIO y no se disponga de los otros tipos de tonómetros de contacto portátiles. Por idéntico motivo no se utilizarán oftalmoscopios directos para visualizar el fondo de ojo. Este material será limpiado por el personal tras cada uso.3
- Trasplantes: Los trasplantes merecen una especial consideración, con recomendación de practicar únicamente los de EXTREMA URGENCIA. Respecto a los donantes, sería imprescindible que siguieran las recomendaciones del documento de referencia BV-ES-20200122-5, de 13 de marzo, punto 2 sobre “donación de Tejidos”: “Con respecto a la donación de tejidos, en el momento actual, cualquier caso confirmado de COVID-19 debe descartarse. En el resto de los casos, y siempre que no se disponga de un resultado negativo en las 24 horas previas a la donación, se recomienda que los establecimientos de tejidos realicen el cribado del SARS-CoV-2. Para posibilitar la realización del cribado en el establecimiento de tejidos, se deben obtener y enviar al mismo las mismas muestras que se obtendrían para el cribado de donantes de órganos (si es posible, muestra del tracto aéreo superior). El resultado positivo o no concluyente descarta la donación de tejidos. “
Especificaciones sobre adaptación y uso de lentes de contacto
- No hay evidencias hasta la fecha de que las personas sanas deban evitar el uso de lentes de contacto, o que los usuarios de lentes de contacto se encuentren en mayor riesgo de contraer una infección por coronavirus en comparación con quienes usan gafas; asimismo no hay evidencia que sugiera una correlación entre el uso de lentes de contacto y la propagación de COVID-19 o una infección por coronavirus relacionada con el uso de lentes de contacto.
- Sin embargo, se sabe que el virus SRS-COV-2 puede aislarse en la lágrima y conjuntiva y transmitirse por éstas. Por este motivo y ante la excepcionalidad de la presente situación de pandemia, sería aconsejable que los ciudadanos no utilizaran lentes de contacto y éstas fueran sustituidas por las gafas correctoras, siempre que sus circunstancias personales lo posibiliten. En estos casos se reforzarán las medidas de higiene a los extremos indicados a continuación.
- Si el paciente presenta signos o síntomas locales o generales no se procederá a adaptar ningún tipo de lente de contacto hasta su resolución.
- Si el usuario de lentes de contacto que no podía prescindir de aquellas presenta signos o síntomas locales a nivel ocular o generales, en particular del tipo resfriado o gripe: fiebre, tos seca, malestar general, etc. deberá dejar de usar sus lentes de contacto y pasar a usar sus gafas y consultar con el profesional si tienen dudas.
- Medidas para el uso correcto de lentes de contacto:
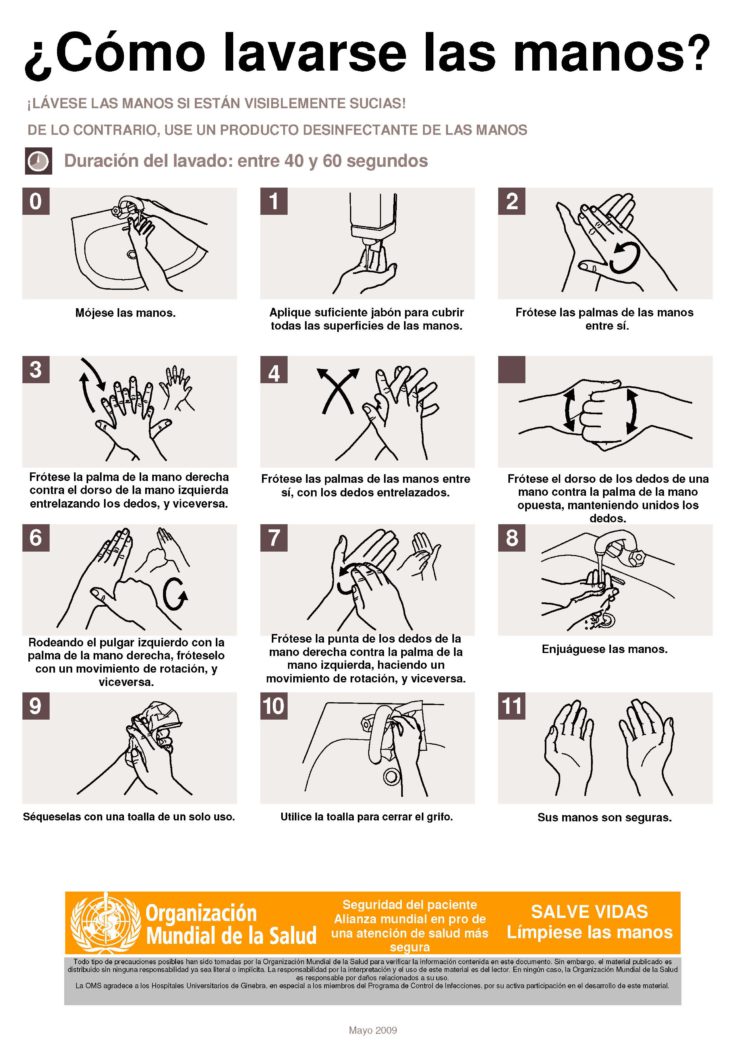
- En la inserción y extracción de las lentes de contacto, así como en la manipulación de éstas y de los portalentes, el lavado de manos será previo y posterior a la misma, como siempre se ha de realizar, cumpliendo indicaciones de lavado de manos de la OMS (apéndice 2) con la finalidad de no contaminar las lentes o de contaminarse de ellas.
- Utilizar a ser posible lentes desechables diarias y desecharlas de forma que no contaminen ni microbiológicamente ni como desechos plásticos.
- Previamente a la inserción o extracción de las lentes desechables diarias realizar un lavado de manos de la forma indicada.
- En caso de utilizar lentes de contacto no desechables diariamente, del tipo blandas de hidrogel o silicona hidrogel, rígidas permeables o no a los gases, hibridas, esclerales o semiesclerales, etc. en su uso diario deberá de realizar el siguiente protocolo de mantenimiento o cada vez que se extraigan del ojo:
- Lavado de manos
- Extracción de lente de contacto
- Limpieza con frote mecánico y el limpiador adecuado recomendado
- Enjuague con solución salina estéril
- Desinfección mediante peróxido de hidrógeno al 3%. Para ello utilizaremos los sistemas de peróxido de hidrógeno para lentes de contacto de un solo paso. Retrasaremos la neutralización hasta al menos 6 horas de que el peróxido haya efectuado su acción sobre la lente de contacto en el frasco contenedor para ello indicado. A partir de ese momento se incluirá en el frasco contenedor la pastilla para la neutralización del peróxido.
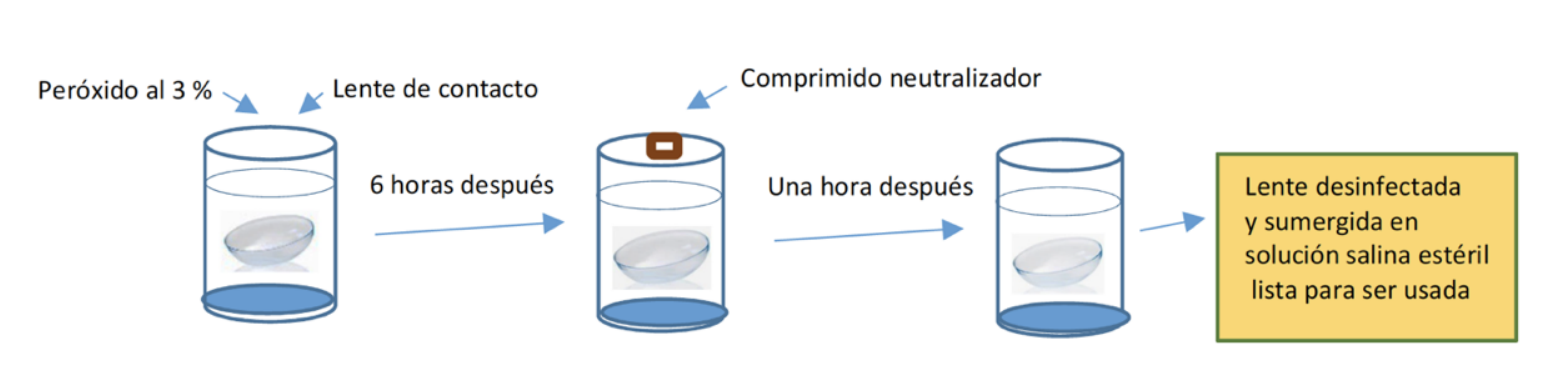
- Las lentes se pueden utilizar una hora después de la pastilla neutralizadora.
- Enjuague con solución salina previa a inserción de lente en superficie ocular.
- Lavado de manos previo a toma de la lente para su inserción en el ojo.
- Lavado de manos tras la inserción de las lentes.
Referencias
- 1. Xia J, Tong J, Liu M, Shen Y, Guo D. Evaluation of coronavirus in tears and conjunctival secretions of patients with SARS-CoV-2 infection. J Med Virol. 2020;(February):1-6. doi:10.1002/jmv.25725.
- Guan W-J, Ni Z-Y, Hu Y, et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med. 2020:1-13. doi:10.1056/NEJMoa2002032.
- Seah I, Su X, Lingam G. Revisiting the dangers of the coronavirus in the ophthalmology practice. Eye. 2020. doi:10.1038/s41433-020-0790-7.
- Li J-PO, Lam DSC, Chen Y, Ting DSW. Novel Coronavirus disease 2019 (COVID-19): The importance of recognising possible early ocular manifestation and using protective eyewear. Br J Ophthalmol. 2020;104(3):297-298. doi:10.1136/bjophthalmol-2020-315994.
- AAO Update Coronavirus March 2020. https://www.aao.org/headline/alert-important-coronavirus-context.
- Lauer SA, Grantz KH, Bi Q, et al. The Incubation Period of Coronavirus Disease 2019 (COVID-19) From Publicly Reported Confirmed Cases: Estimation and Application. Ann Intern Med. 2020. doi:10.7326/M20-0504.
- Bai Y, Yao L, Wei T, et al. Presumed Asymptomatic Carrier Transmission of COVID-19. JAMA. 2020. doi:10.1001/jama.2020.2565.
- Ii RKP, Stewart MW, Powers SLD. Ophthalmologists Are More Than Eye Doctors-In Memoriam Li Wenliang. Am J Ophthalmol. 2020:36-37. doi:10.1016/j.ajo.2020.02.014.
- Hellewell J, Abbott S, Gimma A, et al. Feasibility of controlling COVID-19 outbreaks by isolation of cases and contacts. Lancet Glob Heal. 2020;(20):1-9. doi:10.1016/s2214-109x(20)30074-7.
- Aleci C. COVID-19 and Ophthalmologists. Neuro Ophthalmol Vis Neurosci. 2020;5(1):12691. doi:10.12691/novn-5-1-1.
- Lai THT, Tang EWH, Chau SKY, Fung KSC, Li KKW. Stepping up infection control measures in ophthalmology during the novel coronavirus outbreak: an experience from Hong Kong. Graefe’s Arch Clin Exp Ophthalmol. March 2020:1-7. doi:10.1007/s00417-020-04641-8.
Apéndice 1. Recomendaciones adicionales sobre limpieza (equipos, material)
- No se realizarán de forma obligatoria medidas de presión intraocular, salvo en casos de sospecha fundada de problema franco con la presión (p.ej. recién operados con clínica sugestiva). No se realizarán tonometrías de aire en ningún caso por el riesgo de generar aerosoles.11 En los casos indicados, se realizarán tonometrías Goldmann o con i-Care. NO se utilizarán tonómetros de tipo Perkins salvo los casos descritos en punto 12 de las recomendaciones generales. El tonómetro se desinfectará siguiendo el procedimiento de limpieza-desinfección habitual con los productos que se están utilizando. La sonda de i-care se retirará con guantes y se desechará con cada paciente.
- Las sondas de biometría ultrasónica, ecografía y BMU y las lentes de contacto (Goldman, panfunduscópica…), los dispositivos que entran en contacto con la córnea se limpiarán-desinfectarán según el siguiente procedimiento:
Material semicrítico
- Enjuague durante al menos 30 segundos en agua
- Limpiar con jabón líquido
- Enjuague nuevamente con agua durante 30 segundos
- Limpiar el dispositivo con un paño con alcohol isopropílico al 70%.
- Se recomienda realizar después un enjuague completo con agua y secado al aire
- Fibroscopio: Limpieza exhaustiva con jabón enzimático inmediatamente después de utilizar. Desinfección de Alto Nivel (DAN) con el producto actualmente utilizado
Material crítico
- Limpieza exhaustiva con jabón enzimático inmediatamente después de utilizar
- Sumergir en el jabón enzimático durante 10-15 min (5 min) o Enjuagar con agua durante 30 segundos y secar o Empaquetar y enviar a esterilizar siguiendo el circuito habitual
- Salvo necesidad urgente, no se realizarán endoscopias nasales. Si se debe realizar, se utilizarán los EPI apropiados.11
- Las gotas se instilarán con guantes y los colirios se desecharán por paciente.
- La limpieza y desinfección de los instrumentos de la consulta y de las superficies en contacto con los pacientes es una de las medidas principales para contener la infección.3–5,11 Por lo que se realizará al terminar cada jornada (de mañana y de tarde) con el desinfectante en spray o toallas de uso habitual hospitalario: Pasar el producto sobre la superficie y dejar secar al aire para mantener su acción remanente.