La alta miopía es una condición oftalmológica que afecta cada vez a más personas en todo el mundo y representa un desafío creciente para los especialistas en retina y vítreo. En este episodio del podcast de la Sociedad Española de Retina y Vítreo (SERV), el profesorJosé María Moreno, catedrático de Oftalmología y jefe de servicio en el Hospital Universitario Puerta de Hierro, analiza en profundidad conceptos clave como la miopía magna, la miopía patológica, la maculopatía miópica y el estafiloma miópico.
Este artículo resume los puntos más relevantes del episodio, ofreciendo una guía práctica para residentes y especialistas en oftalmología interesados en comprender mejor estas patologías y sus implicancias clínicas.
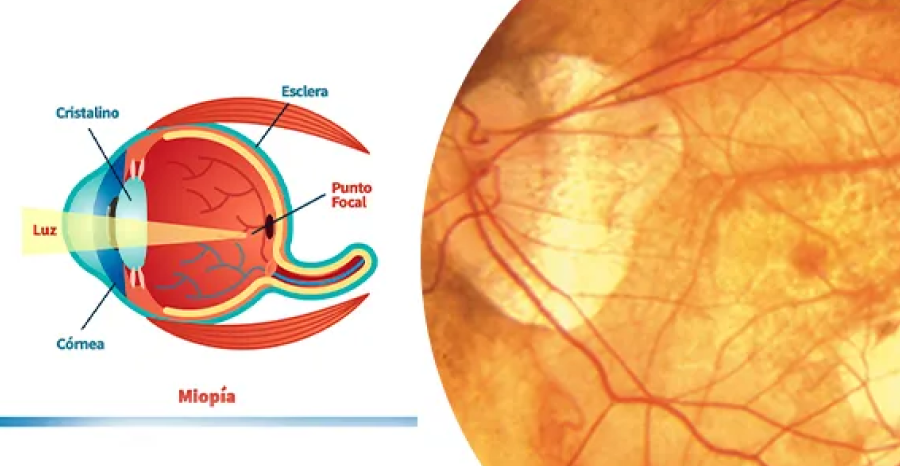
Alta miopía o miopía magna
Tradicionalmente, se consideraba alta miopía a todo paciente con más de -6 dioptrías. Sin embargo, el criterio actual más preciso se basa en la longitud axial del ojo: más de 26 mm. La biometría ocular se ha convertido en la herramienta fundamental para identificar y cuantificar la miopía magna, ya que ofrece mayor fiabilidad frente a variaciones en la curvatura corneal. Ante todo paciente alto miope, este estudio resulta imprescindible.Miopía patológica y pérdida de agudeza visual
No todos los pacientes con miopía magna desarrollan complicaciones. La miopía patológica se define por la presencia de alteraciones en el fondo de ojo que producen pérdida de agudeza visual. La complicación principal es la maculopatía miópica, una condición compleja que puede manifestarse en tres formas principales:- Atrofia coroidea y retiniana, que progresa hacia atrofia difusa o geográfica.
- Neovascularización coroidea miópica, con crecimiento anómalo de vasos desde la coroides hacia la retina.
- Tracción vitreorretiniana, que puede desencadenar agujeros maculares y desprendimiento de retina.
Maculopatía miópica: diagnóstico y tratamiento
Neovascularización miópica Se caracteriza por la aparición de membranas neovasculares coroideas. A diferencia de la degeneración macular asociada a la edad (DMAE), estas membranas presentan menor crecimiento y exudación, pero sí pueden provocar hemorragias y pérdida visual severa.- El tratamiento estándar son las inyecciones intravítreas de anti-VEGF, aplicadas bajo pautas PRN (según necesidad), con controles mensuales y seguimiento posterior trimestral o semestral.
- En estos casos, la cirugía vitreorretiniana (vitrectomía) es la opción indicada, con técnicas avanzadas como el pelado de la membrana limitante interna y el uso de gas intraocular.
- Existen también técnicas complementarias como la indentación macular, exploradas en centros especializados europeos.
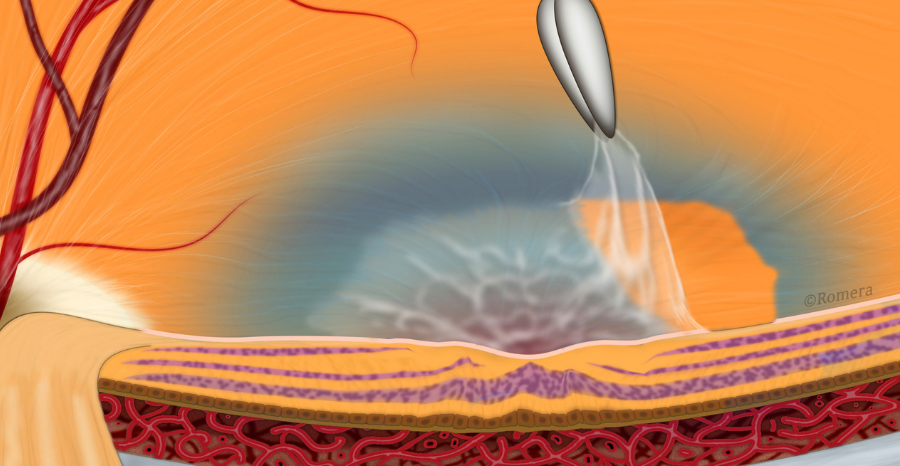
El papel del estafiloma miópico
El estafiloma posterior es considerado hoy el principal biomarcador de la alta miopía. Se trata de una deformación del polo posterior que aumenta el riesgo y la progresión de las tres formas de maculopatía miópica. Los estudios recientes muestran que los pacientes con estafiloma presentan:- Mayor riesgo de maculopatía atrófica.
- Mayor probabilidad de complicaciones traccionales.
- Evolución más desfavorable que aquellos sin estafiloma.