Bienvenidos al espacio de divulgación científica de la Sociedad Española de Retina y Vítreo, dirigido a especialistas y residentes en oftalmología interesados en actualizar conocimientos sobre patología retiniana.
En esta ocasión abordamos la maculopatía media aguda paracentral (PAM), entidad descrita por primera vez en 2013 por Sarraf y colaboradores. Inicialmente fue considerada una variante de la neuroretinopatía macular aguda (AMN tipo 1), pero estudios posteriores demostraron que se trata de una entidad clínica distinta y más frecuente.
¿Qué es la PAM?
Más que una enfermedad aislada, la PAM debe entenderse como un signo clínico de compromiso de la microcirculación retiniana, que puede reflejar una alteración vascular sistémica subyacente.
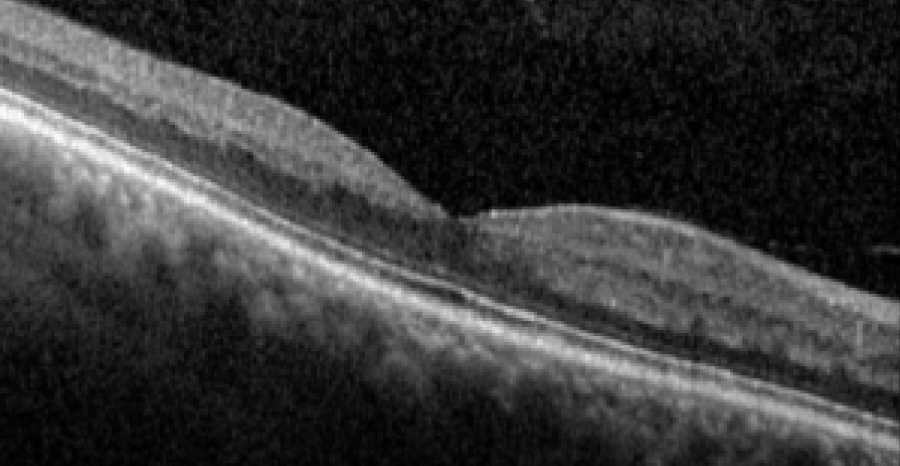
Su identificación ha sido posible gracias a los avances en la tomografía de coherencia óptica (OCT), que permiten visualizar con alta resolución las capas internas de la retina. El hallazgo característico en fase aguda es una hiperreflectividad de la capa nuclear interna, que indica un infarto a ese nivel.
Antes de la OCT ya se habían descrito signos como el blanqueamiento perivenular (“placas de Purtscher-like” en oclusión venosa central), pero fue en 2013 cuando se correlacionaron estos hallazgos con la hiperreflectividad en OCT y se definió el término PAM.
Fisiopatología
Existe consenso en que la PAM es consecuencia de una hipoxia isquémica transitoria del tejido retiniano medio, especialmente en la capa nuclear interna.
La región afectada se encuentra en una “zona de cuenca hidrográfica”, con aporte dual desde la circulación coroidea y retiniana. Cuando disminuye la perfusión, el plexo capilar profundo es particularmente vulnerable, ya que:
Carece de suministro arterial directo.
Depende del plexo capilar intermedio.
Presenta menor presión de perfusión.
Tiene mayor consumo metabólico.
Posee menor saturación de oxígeno.
La PAM forma parte de la llamada cascada isquémica retiniana, pudiendo evolucionar desde formas leves perivenulares hasta infartos más extensos que comprometen la retina interna.
Clínica
Los pacientes suelen presentar:
Escotomas paracentrales súbitos.
Visión borrosa.
Dificultad para enfocar.
La agudeza visual puede ser normal o levemente disminuida. El fondo de ojo puede ser normal o mostrar lesiones grisáceas profundas, a diferencia de los exudados algodonosos.
Diagnóstico por imagen
La OCT es la herramienta diagnóstica fundamental. En fase aguda muestra hiperreflectividad de la capa nuclear interna; en fases crónicas puede observarse adelgazamiento y atrofia.
Se describen tres patrones en OCT:
Patrón arterial.
Patrón globular o difuso.
Patrón perivenular (PAM tipo “ski”).
La OCT-Angiografía permite visualizar hipoperfusión en el plexo capilar profundo.
La angiografía fluoresceínica puede ser normal o inespecífica.
La autofluorescencia puede mostrar hipoautofluorescencia en patrón compatible con las lesiones.
Clasificación y asociaciones
La PAM puede asociarse a múltiples condiciones:
Enfermedades vasculares oculares
Oclusión venosa retiniana
Oclusión arterial retiniana
Síndrome isquémico ocular
Enfermedades sistémicas
Retinopatía diabética
Retinopatía hipertensiva
En estudios recientes se han descrito lesiones residuales crónicas denominadas RIPLs (retinal ischemic perivascular lesions), consideradas secuelas estructurales de episodios previos de PAM. En retinopatía diabética, su prevalencia aumenta con la severidad de la enfermedad, sugiriendo su papel como marcador de daño microvascular crónico acumulativo.
Otras asociaciones
Cirugía ocular (catarata, vitrectomía, etc.)
Fármacos vasoconstrictores
Migraña
COVID-19
Enfermedades autoinmunes
Arteritis de células gigantes
Síndrome antifosfolípido
Incluso en individuos aparentemente sanos
Pronóstico y manejo
No existe un tratamiento específico para la PAM. El abordaje se centra en identificar y tratar la causa subyacente.
Puede evolucionar hacia atrofia de la capa nuclear interna y escotomas persistentes, aunque la agudeza visual central suele preservarse.
Perspectivas futuras
La PAM tiene potencial como biomarcador temprano de disfunción microvascular retiniana y sistémica.
Avances futuros incluyen:
OCT de luz visible para medición más precisa de saturación de oxígeno.
Aplicación de inteligencia artificial para detección y cuantificación automática.
Desarrollo de estrategias personalizadas de manejo.
La PAM nos recuerda que la retina puede actuar como un reflejo de la salud vascular general.